А.А.Блоцкий, М.Ю.Цепляев. Внутриполостная интерстициальная термотерапия пролиферативных форм хронических гайморитов.
Untitled Document
ГОУ ВПО Амурская государственная медицинская академия, г. Благовещенск
(Ректор – Заслуженный деятель науки РФ, проф. В.А. Доровских)
УДК: 615.831.6-089
Воспалительные заболевания носа и околоносовых пазух занимают одно из ведущих мест в структуре патологии ЛОР органов. Высокими остаются показатели распространенности хронических воспалительных заболеваний околоносовых пазух, которые продолжают постепенно увеличиваться и составляют 29 - 40% от всей оториноларингологической патологии [3]. Наиболее часто воспалительный процесс локализуется в верхнечелюстных пазухах и встречается от 36,4 до 84,4%, причем полипозные риносинуиты встречаются в 5-32% случаев [8].
Отдельно можно рассматривать формы хронических синуситов, сопровождающихся развитием ограниченных пролиферативных образований околоносовых пазух. К этой группе мы относим изолированные полипы и, встречающиеся чаще – кисты гайморовых пазух.
Ретенционные кисты гайморовых пазух образуются из ацинозных желез слизистой оболочки пазухи. Образование их связано с хроническим воспалительным процессом, при котором происходит экссудация и гиперсекреция желез на фоне закупорки их выводных протоков [4, 6, 10]. Ряд авторов особое значение в возникновении кист гайморовых пазух придают аллергической реакции организма, иммунобиологическим свойствам организма и ретикулоэндотелиальной системе [5, 12, 13]. Образование ложных кист рассматривается, как проявление местной аллергической реакции, в основе которой лежит нарушение проницаемости сосудов слизистой оболочки пазухи, ведущее к переходу жидкости из сосудов в окружающую ткань.
При пролиферативных формах хронических синуитов, как правило, применяются экстраназальные способы вскрытия верхнечелюстных пазух, которые не лишены недостатков и не исключают осложнений встречающихся в 5-8,8% случаев. Осложнения чаще всего обусловлены образованием больших костных дефектов в области лицевых стенок верхнечелюстных пазух, через которые гнойный экссудат при прогрессировании патологического процесса в полости пазухи может распространяться на мягкие ткани щеки с формированием рецидивирующих инфильтратов и флегмон [1, 2, 7, 9, 11].
Из-за большого объема удаляемых во время операции лицевых и глазничных стенок околоносовых пазух, возможна травма мышц глазного яблока и возникновение болей тригеменального характера. Травма нижней стенки верхнечелюстной пазухи может привести к нарушению кровоснабжения и иннервации зубов, с последующим некрозом пульпы и потери их чувствительности [14, 15].
Наличие ограниченного пролиферативного процесса, при неизмененной остальной слизистой оболочке пазухи и сохраненной ее функции, создает предпосылки для разработки более функциональных хирургических методик, сочетающих высокую эффективность с малой инвазивностью вмешательства.
Учитывая травматичность и послеоперационные осложнения, возникающие при экстраназальном способе вскрытии верхнечелюстных пазух, нами предложена методика эндоскопической внутриполостной лазерной термокоагуляции пролиферативных образований. Методика позволяет удалить кисты и полипы, локализующиеся на поверхности слизистой оболочки верхнечелюстной пазухи с сохранением неизмененной окружающей слизистой оболочки и анатомической структуры передней и медиальной стенки гайморовой пазухи, не расширять естественное соустье при его функционировании.
Под нашим наблюдением находилось 29 пациентов с одно- и двусторонними хроническими пролиферативными синуитами, из них было 18 мужчин и 11 женщин. Средний возраст пациентов колебался в пределах 40,5±6,8 лет. В предоперационном периоде всем больным выполнялась синусография и магнитно-резонансная томография (МРТ) черепа для определения точной локализации и размеров пролиферативных образований (кисты, изолированные полипы) в верхнечелюстной пазухе (рис. 1).
а. |
 |
б. |
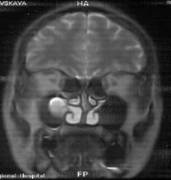 |
Рис.1. Киста правой верхнечелюстной пазухи. |
| а – рентгенконтрастное исследование правой верхнечелюстной пазухи (боковая проекция);
б – магнитно-резонансная томография черепа (фронтальная проекция). |
| |
Для выполнения вмешательства использовался эндоскопический комплекс «Азимут» с эндоскопами 0 0 , 30 0 , 90 0 и стандартным набором инструментов, а также применена методика контактной лазерной коагуляции излучением высокоэнергетического полупроводникового лазера «МИЛОН – ЛАХТА» с длиной волны 0,97 мкм.
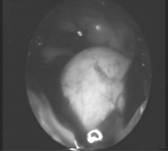
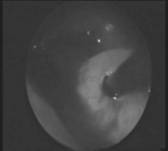
Операция выполнялась как под местным, так и общим обезболиванием. После перфорации троакаром лицевой стенки верхнечелюстной пазухи и осмотра ее полости, к пролиферативному образованию через канал параллельно эндоскопу, под видеоконтролем подводится световод лазерной установки. При необходимости, для проведения световода, троакаром накладывалось дополнительное отверстие вплотную к первому. Воздействие выполнялось контактным способом, в непрерывном режиме, дистальным концом световода, мощность излучения составляла 8 Вт. Воздействие высокоэнергетического лазера продолжалось до тех пор, пока полностью полип или киста не были коагулированы. Размеры коагулированной поверхности зависел от размеров пролиферативного образования, близлежащие участки слизистой оболочки верхнечелюстной пазухи не подвергались лазерному воздействию и сохраняли свою анатомическую структуру (рис. 2). При нарушении функции естественного соустья гайморовой пазухи, выполнялось восстановление его проходимости с рыхлой тампонадой полости носа.
a. |
 |
b. |
 |
c. |
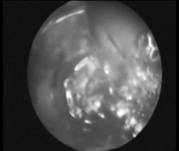 |
Рис. 2. Этапы внутриполостной лазерной термокоагуляции кисты верхнечелюстной пазухи. |
| а - эндоскопическая визуализация кисты; б - подведение дистального конца световода к стенке кисты; в - ложе кисты после ее термокоагуляции. |
| |
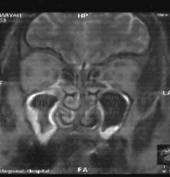
В течение 5 дней послеоперационного периода всем больным проводилась общая и местная противовоспалительная терапия. Через 7 дней после операции на МРТ черепа определялась повышенная гидрофильность слизистой оболочки верхнечелюстной пазухи на оперированной стороне (рис. 3 а), Через 28 дней после операции явления воспаления в оперированной пазухе полностью стихали, пролиферативное образование не определялось (рис. 3 б).
В послеоперационном периоде больным с хроническим полипозным гаймороэтмоидитом применялась интраназальная глюкокортикостероидная терапия препаратом «назонекс» в течение 4 недель, а больным с полипозно-гнойной формой применялась
местная и общая антибактериальная терапия, после купирования гнойного процесса назначались местные глюкокортикостероиды. У соматически отягощенных больных с бронхиальной астмой использовалась системная, ингаляционная и интраназальная глюкокортикостероидная терапия.
a. |
 |
б. |
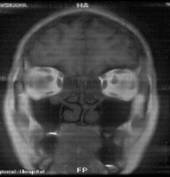 |
| Рис. 3. МРТ околоносовых пазух фронтальная проекция: |
| а - через 7 суток после вмешательства; б – через 28 дней после вмешательства. |
| |
Выводы:
1. Предложенный метод лазерной коагуляции пролиферативных образований верхнечелюстных пазух под эндоскопическим контролем позволил ликвидировать ограниченные пролиферативные образования в полости пазухи, сохранить практически всю ее функционально активную слизистую оболочку, свести до минимума послеоперационные реактивные явления со стороны мягких тканей щеки.
2. Отсутствие послеоперационных осложнений и рецидивов пролиферативных процессов в полости верхнечелюстных пазух делает предложенную операцию альтернативным методом перед традиционными хирургическими вмешательствами.
ЛИТЕРАТУРА:
- Регуляция процессов перекисного окисления липидов при хронических синуитах воздействием гелий-неоново-го лазера /А.А. Блоцкий, В.А. Доровских, О.И. Коноплев, и др. // Новости оториноларингологии и логопатологии. –1997.-№3 (11).–С.90-91.
- Эффективность фотодинамической и антиоксидантной терапии больных хроническими синуитами в лор клинике / А.А. Блоцкий, О.И. Коноплев, Л.Н. Манакова и др. // Вестник Амурской областной больницы.–1998.- №7.–С.12-13.
- Опыт консервативного, хирургического и послеоперационного лечения больных острыми и хроническими синуитами. /Г.И. Буренков, С.Г. Вахрушев, В.Ю. Афонькин и др.// Folia Otorhinolaryngologia et Patologiae Respiratoriae .–1997.– Vol .3, N 3-4.- P .60-63.
- Гиндсбург В.Г. Рентгендиагностика и клинические особенности кист, исходящих из слизистой оболочки верхнечелюстных пазух /В.Г.Гиндсбург, М.И. Вольфкович// Вестник оториноларингологии.- 1951.- №5.-С. 54-59.
- Кадымова М.И. Кисты придаточных пазух носа /М.И. Кадымова.-М.: Медицина, 1972.-54 с.
- Ковтуновский П.М. Ретенционные кисты слизистой оболочки верхнечелюстной пазухи человека: Автореф. дис. …док. мед. наук /П.М. Ковтуновский.- Днепропетровск, 1973.-28 с.
- Николаев М.П. Реконструкция лобных пазух с использованием новых полимерных материалов. /М.П. Николаев, В.Ю. Кассин, Л.А. Тезикова// XV съезд оториноларингологов России. II -й том.-Санкт-Петербург.- 1995.-С. 61-64.
- Пискунов С.З. Модификация радикальной операции на верхнечелюстной пазухе /С.З. Пискунов, И.В. Ельков // Актуальные вопросы клинической оториноларингологии. Материалы международной конференции (Иркутск, 24-25 снтября 1992 г .).- М.: Б.и., 1992.- С. 372-373.
- Плужников М.С. Диагностика послеоперационных изменений в лобных и верхнечелюстных пазухах /М.С. Плужников// Вест. оторинолар.-1992.- № 3.-С. 22-25.
- Ривин Д.Л. Динамика воспалительных изменений слизистой оболочки и кисты гайморовой пазухи /Д.Л. Ривин // ЖУНГБ.- 1972.-№1.-С. 18-21.
-
Ярлыков С.А. Лечение хронических синуитов /С.А. Ярлыков// XV съезд оториноларингологов России. II- й том .- Санкт - Петербург , 1995.- С . 58-61.
- van Alyea О . Е . Management of non-malignant growths in the maxillary sinus / О . Е . van Alyea //Ann. Otol Rhinol.-1956.-Vol.65, N3.-P. 714-722.
- Hlavacek V. Allergieke projevy slisnice vedegsich autin. /V. Hlavacek // Csl. Otolaring.-1956.-Vol. 4.-P. 212.
- Paavolainen M. Influence of Caldwall Luc Operation on Developing Permanent Teeth /M. Paavolainen, R. Paavolainen, J. Tarkkanen // Laryngoscope (St. Louis).–1977.- Vol. 87, N4.– Р . 613 - 620.
- Reynolds W.Y. Advances in Microsurgery of the maxillary Antrum /W.Y. Reynolds, E.G. Brandow// Acta otolaryng. (Stockh.).- 1975.- Vol . 80.– Р . 161-166.
|






